Compartimientos del líquido corporal: líquidos
extracelular e intracelular; edema
El mantenimiento de un volumen relativamente constante y de una composición estable de los líquidos corporales es esencial para la homeostasis

La ingestión y la pérdida de líquido están
equilibradas durante las situaciones estables
Resulta llamativa la relativa constancia de los líquidos corporales ya que hay un intercambio continuo de líquido y solutos con el ambiente externo, así como dentro de los diferentes compartimientos del cuerpo
Ingestión diaria de agua:
El agua ingresa en el cuerpo a través de dos fuentes principales:
Estos mecanismos proporcionan un ingreso total de agua de unos 2.300 ml/día

Se ingiere en forma de líquidos o de agua de los alimentos, que juntos suponen alrededor de 2.100 ml/día de líquidos corporales

Se sintetiza en el cuerpo por la oxidación de los hidratos de carbono, en una cantidad de unos 200 ml/día
Pérdida diaria de agua corporal:

Pérdida insensible de agua
Los seres humanos experimentan una pérdida continua de agua por evaporación de las vías aéreas y por difusión a través de la piel, y en conjunto son responsables de alrededor de 700 ml/día de pérdida de agua en
condiciones normales; no somos
conscientes de ella, aunque se produzca continuamente en todos los seres humanos vivos.

Pérdida de líquido en el sudor
La cantidad de agua perdida por el sudor es muy variable dependiendo de la actividad física y de la temperatura ambiental. El volumen de sudor es normalmente de unos 100 ml/día, pero en un clima muy cálido o durante el ejercicio intenso, la pérdida de líquidos en el sudor aumenta en ocasiones a
1-2 l/h.

El resto del agua perdida se excreta en la orina por los riñones.
Múltiples mecanismos controlan la intensidad de la producción de orina; de hecho, el medio más importante por el que el cuerpo mantiene un equilibrio entre los ingresos y las pérdidas, así como el equilibrio entre el ingreso y la salida de la mayoría de los electrólitos en el cuerpo, es controlando la intensidad con la que los
riñones excretan estas sustancias.
Esta variabilidad en la ingestión también es cierta para la mayoría de los electrólitos del cuerpo, como el sodio, el cloro y el potasio.

Compartimientos del líquido corporal
El líquido corporal total se distribuye sobre todo entre dos compartimientos: el líquido extracelular y el líquido intracelular.
El líquido extracelular se divide en el líquido intersticial y el plasma sanguíneo.
Existe otro pequeño compartimiento de líquido que se denomina líquido transcelular. Este compartimiento comprende el líquido de los espacios sinovial, peritoneal, pericárdico e intracelular, así como el líquido cefalorraquídeo; suele considerarse un tipo especializado de líquido extracelular, aunque en algunos casos su composición puede diferir de forma acentuada de la del plasma o de la del líquido intersticial.
En un hombre adulto de 70 kg, el agua corporal total representa alrededor del 60% del peso corporal (unos 42 l). Este porcentaje depende de la edad, el sexo y el grado de obesidad. A medida que una persona envejece, el porcentaje de agua corporal total que es líquido se reduce gradualmente.

Debido a que las mujeres tienen normalmente un mayor porcentaje de grasa corporal que los hombres, sus promedios totales de agua en el organismo son aproximadamente de un 50% del peso
corporal.
En bebés prematuros y neonatos, el agua total en el organismo está situada en el 70-75% del
peso corporal.
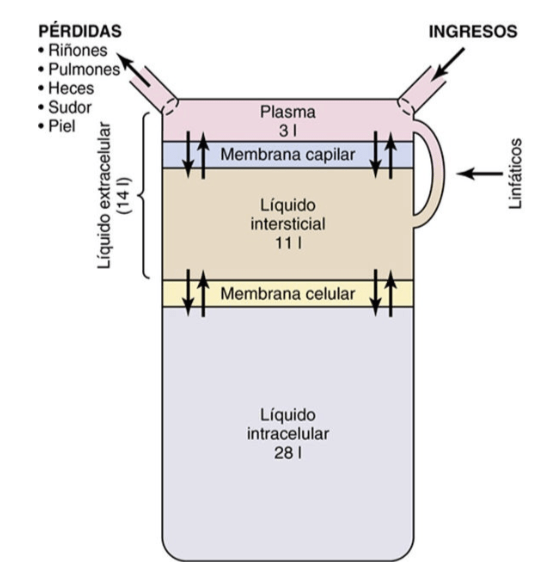
Compartimiento del líquido extracelular
Todos los líquidos del exterior de las células se denominan en conjunto líquido extracelular y constituyen alrededor del 20% del peso corporal, o unos 14 l en un hombre adulto de 70 kg.
Los dos compartimientos más grandes del líquido extracelular son el líquido intersticial, que supone hasta más de tres cuartas partes (11 l) del líquido extracelular, y el plasma, que supone casi una cuarta parte del líquido extracelular o unos 3 l.
El plasma es la parte no celular de la sangre; intercambia sustancias continuamente con el líquido intersticial a través de poros de las membranas capilares.
Volumen sanguíneo
La sangre contiene líquido extracelular (el líquido del plasma) y líquido intracelular (el líquido de los eritrocitos).
El volumen sanguíneo es especialmente importante en el control de la dinámica cardiovascular.
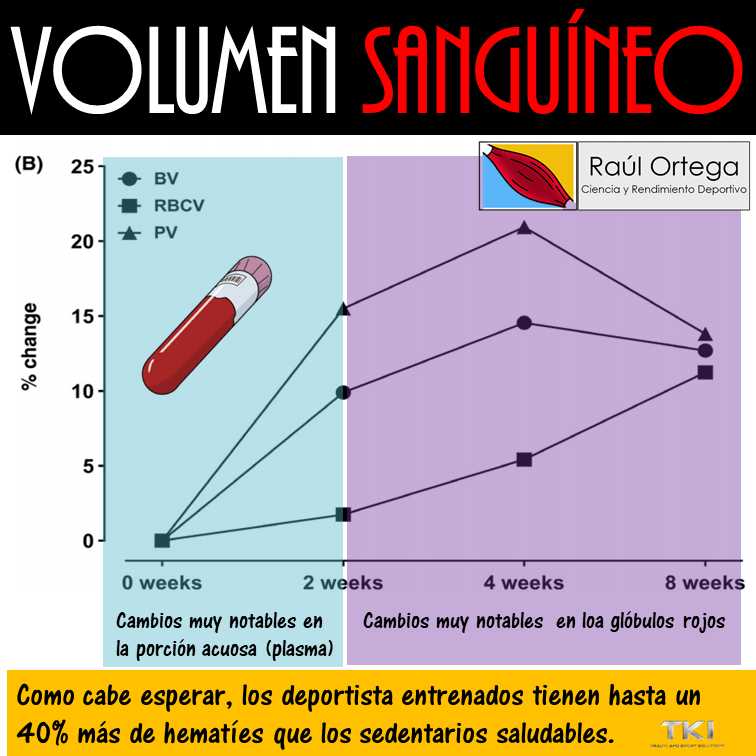
El volumen sanguíneo medio de los adultos es de alrededor del 7% del peso corporal (unos 5 l).
Alrededor del 60% de la sangre es plasma y el 40% son eritrocitos, pero estos porcentajes pueden variar considerablemente en diferentes personas dependiendo del sexo, el peso y otros factores.
Hematocrito (volumen del conjunto de los eritrocitos)
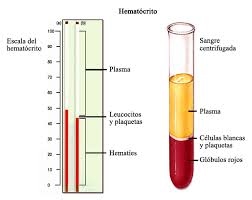
El hematocrito es la fracción de la sangre compuesta de eritrocitos, lo que se determina centrifugando la sangre en un «tubo de hematocrito» hasta que todas las células se acumulan en el
fondo. Dado que el centrifugado no compacta completamente los eritrocitos, alrededor de un 3-4%
del plasma permanece atrapado entre las células, y el hematocrito verdadero es solo de alrededor de
un 96% del hematocrito medido.
En los hombres, el hematocrito medido es normalmente de alrededor de 0,4 y en las mujeres, de
alrededor de 0,36
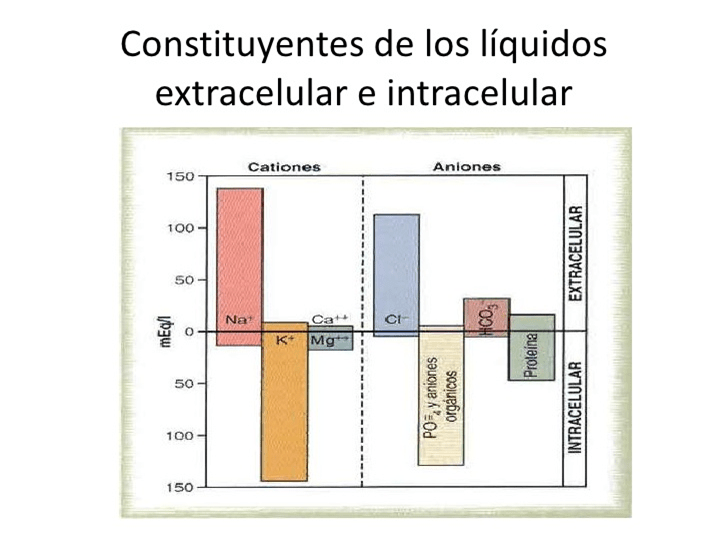
Constituyentes de los líquidos extracelular e
intracelular
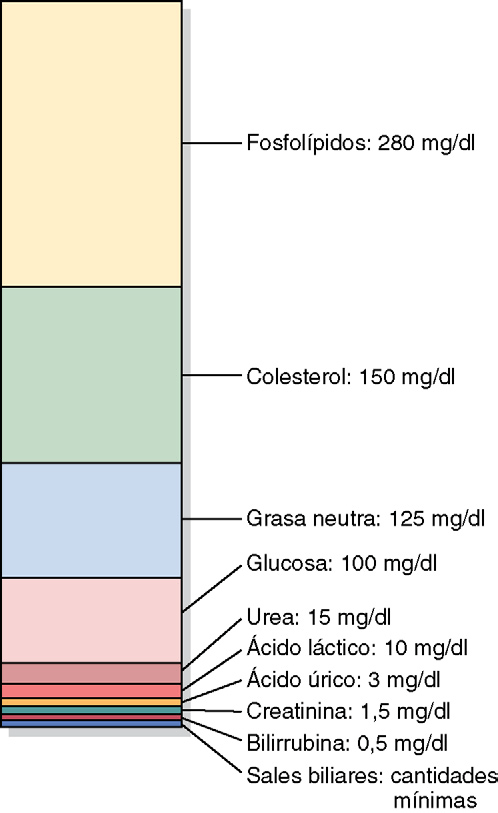
La composición iónica del plasma y del líquido intersticial es
similar
Debido a que el plasma y el líquido intersticial están separados solo por membranas capilares muy permeables, su composición iónica es similar.
La diferencia más importante entre estos dos compartimientos es la mayor concentración de proteínas en el plasma; debido a que los capilares tienen una permeabilidad baja a las proteínas plasmáticas, solo pequeñas cantidades de proteínas pasan a los espacios intersticiales en la mayoría de los tejidos.
Debido al efecto Donnan, la concentración de iones con carga positiva (cationes) es ligeramente superior en el plasma (alrededor de un 2%) que en el líquido intersticial.
Las proteínas plasmáticas tienen una carga negativa neta y por ello tienden a ligar cationes, como iones sodio o potasio, manteniendo cantidades extra de estos cationes en el plasma junto a las proteínas plasmáticas.
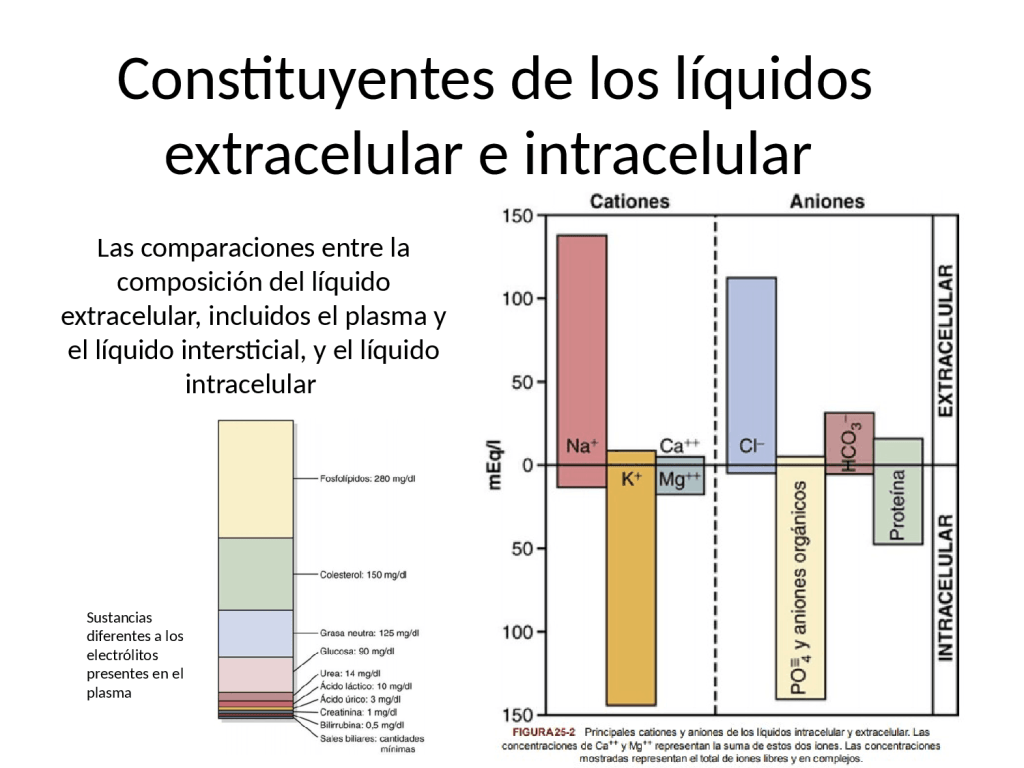
Constituyentes del líquido intracelular
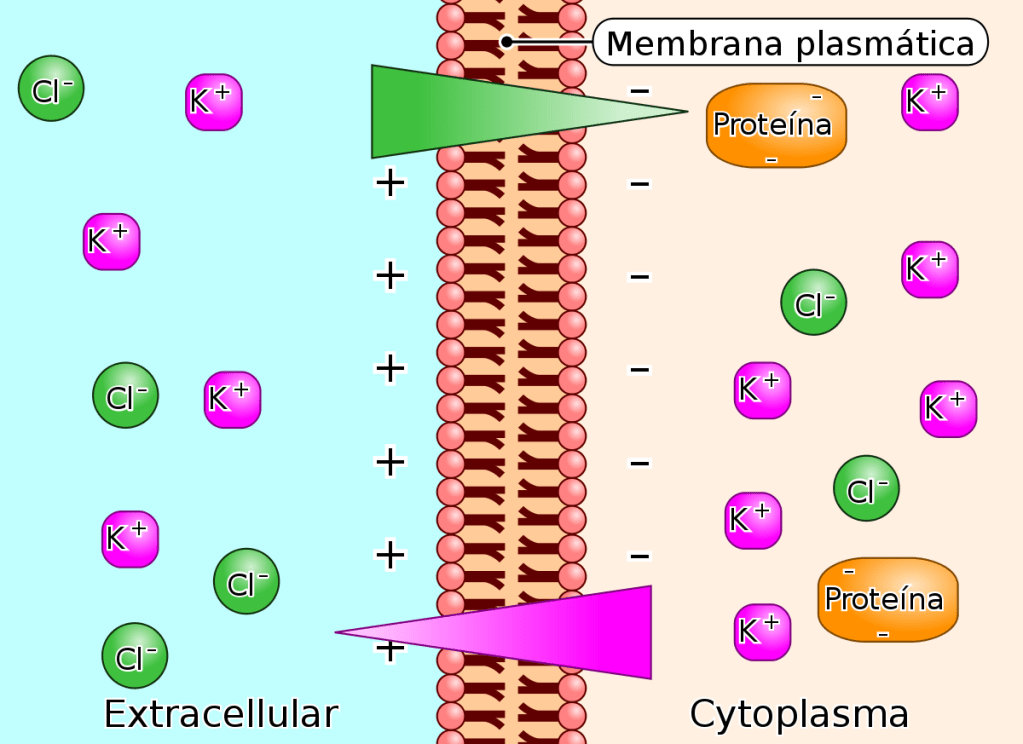
El líquido intracelular está separado del líquido extracelular por una membrana celular que es muy permeable al agua, pero no a la mayoría de los electrólitos del cuerpo.
Al contrario que el líquido extracelular, el líquido intracelular contiene solo mínimas cantidades de iones sodio y cloro y casi ningún ion calcio. En cambio, contiene grandes cantidades de iones potasio y fosfato más cantidades moderadas de iones magnesio y sulfato, todos los cuales están en concentraciones bajas en el líquido extracelular.
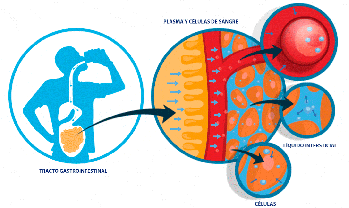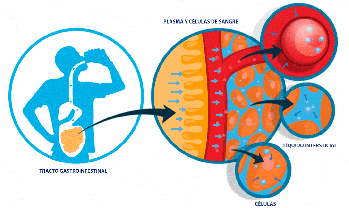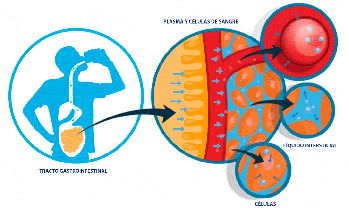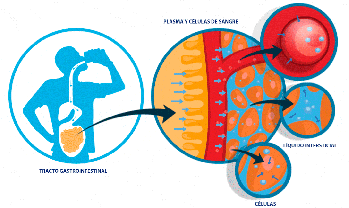
Medida de los volúmenes de líquido en los diferentes
compartimientos hídricos del cuerpo: el principio de
la dilución del indicador
El volumen de un compartimiento líquido en el cuerpo puede medirse colocando una sustancia indicadora en el compartimiento, permitiendo que se disperse de forma uniforme por todo el líquido del compartimiento y después analizando la extensión con la que la sustancia se diluye.
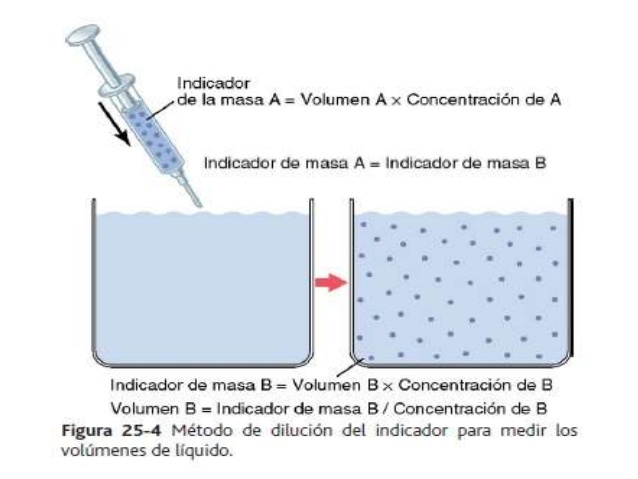
Dilución del indicador de medida del volumen de un compartimiento
líquido. Este método se basa en el principio de la conservación de la masa, lo que significa que la
masa total de una sustancia tras la dispersión en el compartimiento líquido será la misma que la masa
total inyectada en el compartimiento.
Este método puede usarse para medir el volumen de casi cualquier compartimiento del cuerpo mientras:
- El indicador se disperse de forma uniforme por el compartimiento
- El indicador se disperse solo en el compartimiento que se va a medir
- El indicador no se metabolice ni se excrete
Determinación de los volúmenes de compartimientos
líquidos específicos

Medida del agua corporal total
Para medir el agua corporal total pueden usarse agua radiactiva (tritio, 3H2O) o el agua pesada (deuterio, 2H2O). Estas formas de agua se mezclan con el agua corporal total a las pocas horas de inyectarse dentro de la sangre y puede usarse el principio de la dilución para calcular el agua corporal total

Medida del volumen del líquido extracelular
El volumen de líquido extracelular puede calcularse utilizando una de diversas sustancias que se dispersan en el plasma y el líquido intersticial, pero no atraviesan la membrana celular. Entre ellas se encuentran el sodio radiactivo, el cloro radiactivo, el yotalamato radiactivo, el ion tiosulfato y la inulina.

Cálculo del volumen intracelular

Cálculo del volumen de líquido intersticial

Si se mide el volumen de plasma usando los métodos descritos, también puede calcularse el volumen de la sangre si conocemos el hematocrito (la fracción del volumen total de sangre compuesta de células)
Otra forma de medir el volumen sanguíneo es inyectar en la circulación eritrocitos marcados con material radiactivo
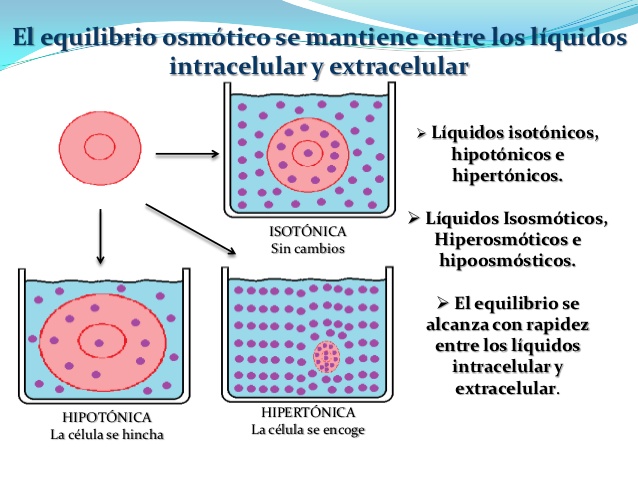
Regulación del intercambio de líquido y del equilibrio
osmótico entre los líquidos intracelular y extracelular
Las cantidades relativas de líquido extracelular distribuidas entre los espacios plasmático e intersticial están determinadas sobre todo por el equilibrio entre las fuerzas hidrostática y coloidosmótica a través de las membranas capilares.
La distribución del líquido entre los compartimientos intracelular y extracelular, en cambio, está
determinada sobre todo por el efecto osmótico de los solutos más pequeños (en especial el sodio, el
cloro y otros electrólitos) que actúan a través de la membrana celular. La razón de esto es que la
membrana celular es muy permeable al agua pero relativamente impermeable incluso a iones pequeños, como el sodio y el cloro. Luego el agua se mueve rápidamente a través de la membrana celular, y el líquido intracelular permanece isotónico con el líquido extracelular.
Principios básicos de la ósmosis y la presión osmótica
Debido a que las membranas celulares son relativamente impermeables a la mayoría de los solutos pero muy permeables al agua (es decir, son permeables selectivamente), donde quiera que haya una mayor concentración de soluto a un lado de la membrana celular, el agua se difundirá a través de la membrana hacia la región de mayor concentración de soluto. Así, si se añade un soluto como el cloruro de sodio al líquido extracelular, el agua difundirá rápidamente desde las células a través de las membranas celulares hacia el líquido extracelular hasta que la concentración de agua en los dos lados se iguale.

Osmolalidad y osmolaridad
La concentración osmolal de una solución se denomina osmolalidad cuando la concentración se expresa en osmoles por kilogramo de agua; se llama osmolaridad cuando se expresa en osmoles por litro de solución.
En soluciones diluidas, como los líquidos corporales, estos dos términos pueden usarse casi de forma sinónima porque las diferencias son pequeñas

Cálculo de la osmolaridad y de la presión osmótica de una solución
Utilizando la ley de van’t Hoff, podemos calcular la posible presión osmótica de una solución suponiendo que la membrana celular es impermeable al soluto.
Este cálculo es solo una aproximación porque los iones sodio y cloro no se comportan de modo completamente independiente en una solución debido a la atracción interiónica que hay entre ellos.
Podemos corregir estas desviaciones de la predicción de la ley de van’t Hoff utilizando el factor de corrección llamado coeficiente osmótico.
El equilibrio osmótico se mantiene entre los líquidos intracelular y extracelular
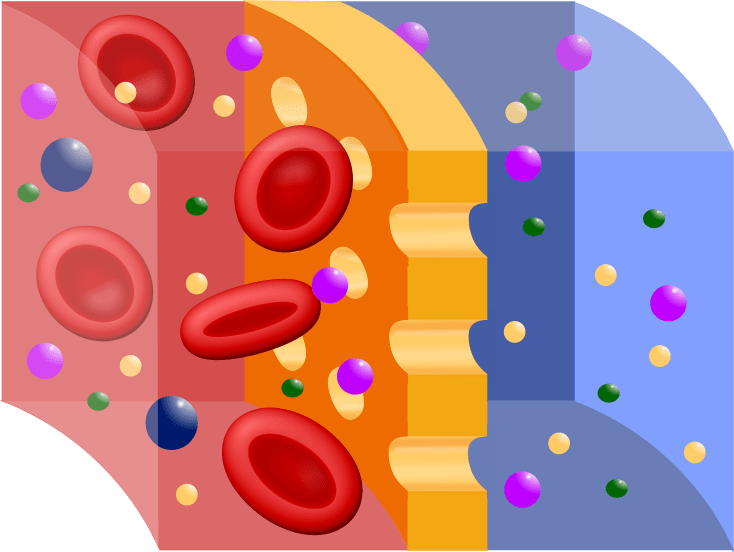
Pueden aparecer grandes presiones osmóticas a través de la membrana celular con cambios
relativamente pequeños en las concentraciones de solutos en el líquido extracelular. Como se
comentó antes, por cada miliosmol de gradiente de concentración de un soluto no difusible (uno que
no atravesará la membrana celular) se ejercen unos 19,3 mmHg de presión osmótica a través de la
membrana celular.
Líquidos isotónicos, hipotónicos e hipertónicos
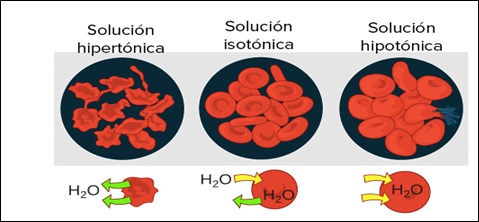
Si una célula se coloca en una solución de solutos no difusibles con una osmolaridad de 282 mOsm/l, las células no se encogerán ni hincharán porque la concentración de agua en los líquidos extracelular e intracelular es igual y los solutos no pueden entrar ni salir de la célula. Se dice que este tipo de solución es isotónica porque ni encoge ni hincha
las células.
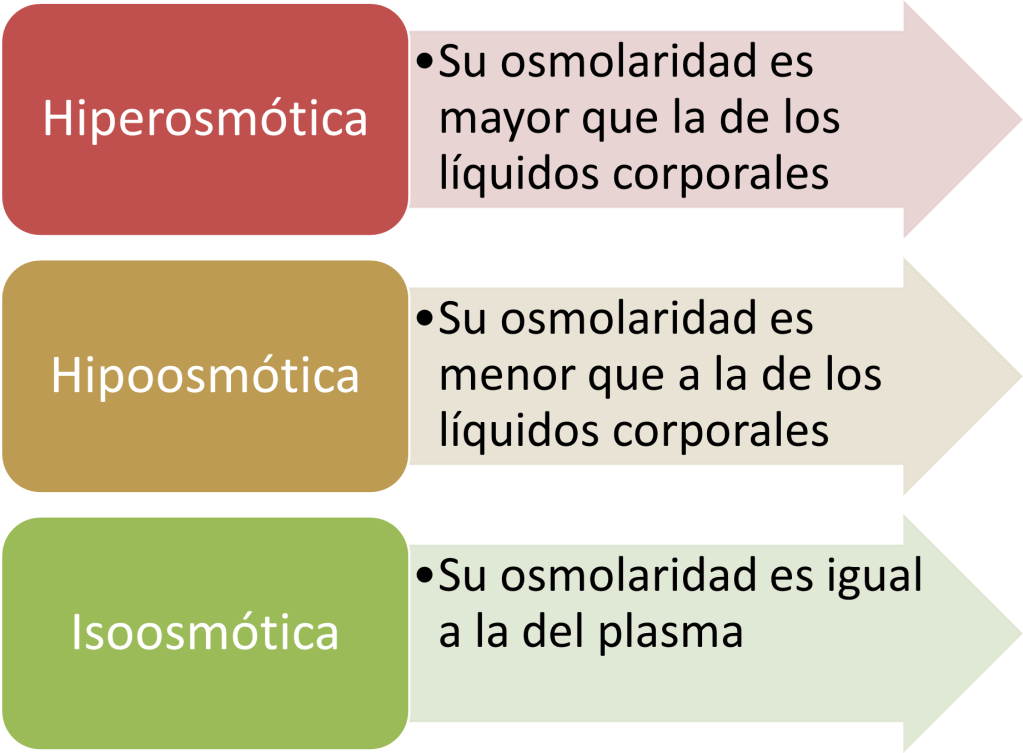
Líquidos isoosmóticos, hiperosmóticos e hipoosmóticos
Los términos isotónico, hipotónico e hipertónico se refieren a si las soluciones provocarán un cambio en el volumen celular. La tonicidad de la solución depende de la concentración de los solutosno difusibles
Los términos hiperosmótico e hipoosmótico se refieren a soluciones que tienen una osmolaridad mayor o inferior, respectivamente, que el líquido extracelular normal, sin importar si el soluto puedeo no atravesar la membrana celular.
El equilibrio osmótico entre los líquidos intracelular y extracelular se alcanza con rapidez
La transferencia de líquido a través de la membrana celular es tan rápida que cualquier diferencia en la osmolaridad entre los dos compartimientos se corrige en segundos o, como mucho, en minutos.
Este movimiento rápido de agua a través de la membrana celular no significa que se produzca un equilibrio completo entre los compartimientos extracelular e intracelular en todo el cuerpo en unperíodo corto.

Volumen y osmolalidad de los líquidos intracelular y
extracelular en estados anormales
Algunos de los factores que pueden hacer que los volúmenes extracelular e intracelular cambien son el exceso de ingestión o de retención renal de agua, la deshidratación, la infusión intravenosa de diferentes tipos de soluciones, la pérdida de grandes cantidades de líquido por el aparato digestivo y la pérdida de cantidades anormales de líquido a través del sudor o de los riñones.
Pueden calcularse los cambios en los volúmenes de líquido extracelular e intracelular y los tipos de tratamiento que deben instaurarse teniendo en cuenta los principios básico

El agua se mueve rápidamente a través de las membranas celulares; por tanto, las osmolaridades de
los líquidos intracelular y extracelular permanecen casi exactamente iguales excepto durante unos
minutos después de un cambio en uno de los compartimientos.

Las membranas celulares son casi completamente impermeables a muchos solutos, como el sodio y
el cloruro; por tanto, el número de osmoles en el líquido extracelular e intracelular permanece generalmente constante a no ser que se añadan o se retiren solutos en el compartimiento extracelular.
Efecto de la adición de una solución salina al líquido
extracelular
Si se añade una solución salina isotónica al compartimiento líquido extracelular, la osmolaridad del
líquido extracelular no cambia y no se produce ninguna ósmosis a través de las membranas celulares.
El sodio y el cloro permanecen en gran medida en el líquido extracelular porque las membranas celulares se comportan
como si fueran casi impermeables al cloruro de sodio.
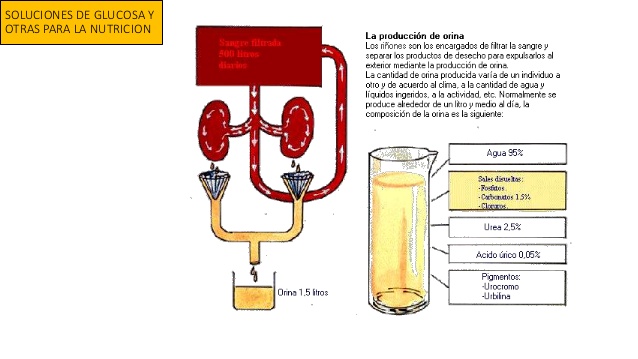
Soluciones de glucosa y otras para la nutrición
soluciones de glucosa
Se administran muchos tipos de soluciones por vía intravenosa para nutrir a personas que no pueden ingerir cantidades adecuadas de elementos nutritivos.
Las soluciones de glucosa se emplean ampliamente, y las soluciones de aminoácidos y de grasa homogeneizada se usan con menos frecuencia. Cuando estas soluciones se administran, las concentraciones de sustancias con actividad
osmótica suelen ajustarse casi hasta la isotonicidad, o se administran tan lentamente que no alteran el equilibrio osmótico de los líquidos corporales. Después de metabolizarse la glucosa y otros
nutrientes, permanece a menudo un exceso de agua, en especial si se añade líquido adicional. Lo habitual es que los riñones lo secreten en forma de orina muy diluida. El resultado neto es la adición al cuerpo de nutrientes exclusivamente.
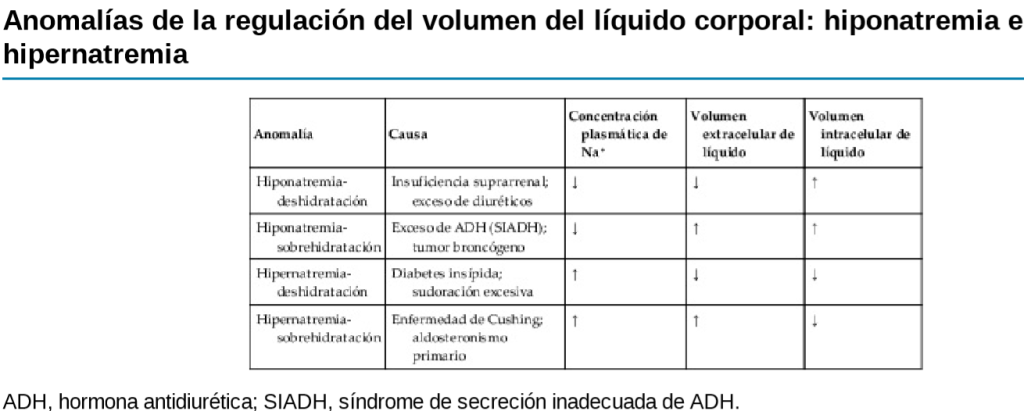
Anomalías clínicas de la regulación del volumen de
líquido: hiponatremia e hipernatremia

Una medida de que dispone el clínico para evaluar el estado hídrico de un paciente es la concentración plasmática de sodio. La osmolaridad plasmática no se mide habitualmente, pero como
el sodio y sus aniones asociados (sobre todo el cloro) son responsables de más del 90% del soluto en el líquido extracelular, la concentración plasmática de sodio es un indicador razonable de la
osmolaridad plasmática en muchas condiciones.
Causas de hiponatremia: exceso de agua o pérdida de sodio
La reducción de la concentración plasmática de sodio puede deberse a una pérdida de cloruro de sodio en el líquido extracelular o a una adición de un exceso de agua al líquido extracelular
El consumo excesivo de diuréticos que inhiben la capacidad de los riñones de conservar el sodio y ciertos tipos de nefropatías que cursan con pérdida de sodio pueden provocar también grados
leves de hiponatremia. Finalmente, la enfermedad de Addison, que se debe a una menor secreción de
la hormona aldosterona, reduce la capacidad de los riñones de reabsorber el sodio y provoca un
grado leve de hiponatremia.
Consecuencias DE LA hiponatremia: inflamación celular
Los rápidos cambios en el volumen celular como consecuencia de la hiponatremia pueden tener efectos profundos en la función de los tejidos y los órganos, especialmente el encéfalo. Por ejemplo, una rápida reducción en la concentración de sodio en plasma puede provocar un edema de las células
encefálicas y síntomas neurológicos, como cefalea, náuseas, letargo y desorientación.
Cuando la hiponatremia evoluciona más lentamente durante varios días, el encéfalo y otros tejidos responden mediante el transporte de sodio, cloruro, potasio y solutos orgánicos, como glutamato, desde las células al compartimiento extracelular.

Causas de hipernatremia: pérdida de agua o exceso de sodio
El aumento de la concentración plasmática de sodio, que también aumenta la osmolaridad, puede
deberse a una pérdida de agua del líquido extracelular, lo que concentra los iones sodio, o a un exceso de sodio en el líquido extracelular.
La pérdida primaria de agua del líquido extracelular, esto da lugar a una hipernatremia y deshidratación. Este trastorno puede deberse a una incapacidad para secretar hormona antidiurética, que es necesaria para que los riñones conserven el agua. Como
resultado de la pérdida de hormona antidiurética, los riñones excretan grandes cantidades de orina
(una enfermedad denominada diabetes insípida «central») y dan lugar a una deshidratación y un aumento de la concentración de cloruro de sodio en el líquido extracelular.
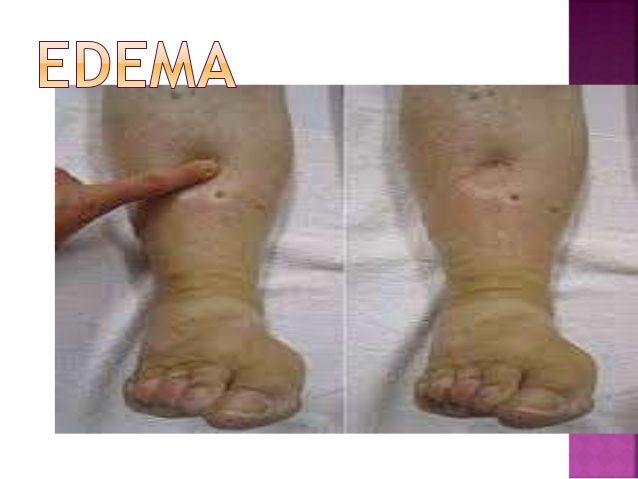
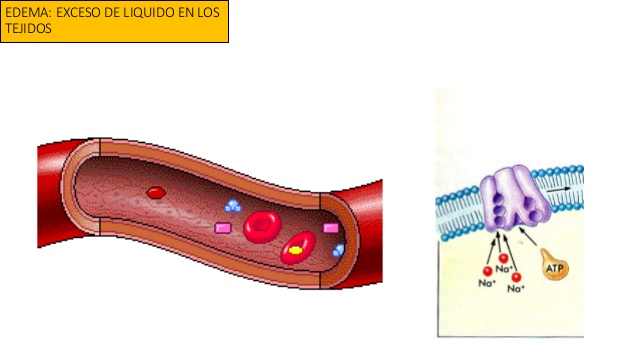
Edema: exceso de líquido en los tejidos
El edema se refiere a la presencia de un exceso de líquido en los tejidos corporales.
En la mayoría de
los casos el edema aparece sobre todo en el compartimiento de líquido extracelular, pero puede
afectar también al líquido intracelular.
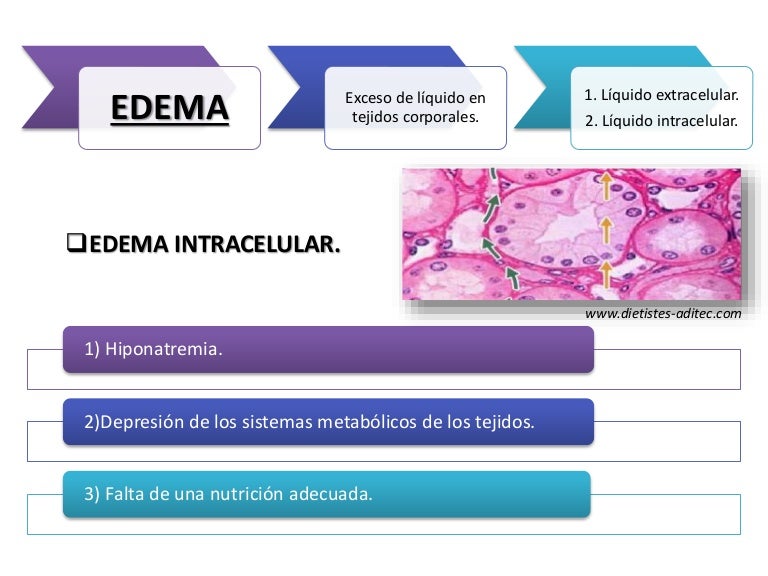
Edema intracelular
Tres procesos causan especialmente tumefacción o edema intracelular:
- La hiponatremia, según se ha comentado anteriormente
- La depresión de los sistemas metabólicos de los tejidos
- La falta de una nutrición celular adecuada.
El edema intracelular también puede producirse en los tejidos inflamados. La inflamación suele aumentar la permeabilidad de las membranas celulares, lo que permite al sodio y a otros iones difundir hacia el interior de la célula, con la posterior entrada del agua por ósmosis al interior de las
células.

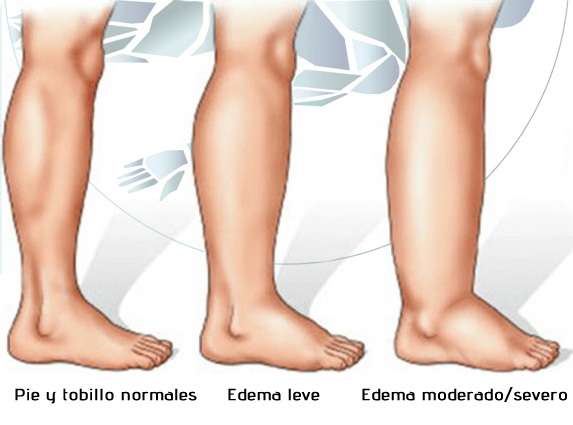
Edema extracelular
El edema extracelular se produce cuando se acumula un exceso de líquido en los espacios
extracelulares.
Hay dos causas generales de edema extracelular:
- La fuga anormal de líquido de plasma hacia los espacios intersticiales a través de los capilares
- La imposibilidad de los linfáticos de devolver el líquido a la sangre desde el intersticio, lo que a menudo se conoce poR linfedema.
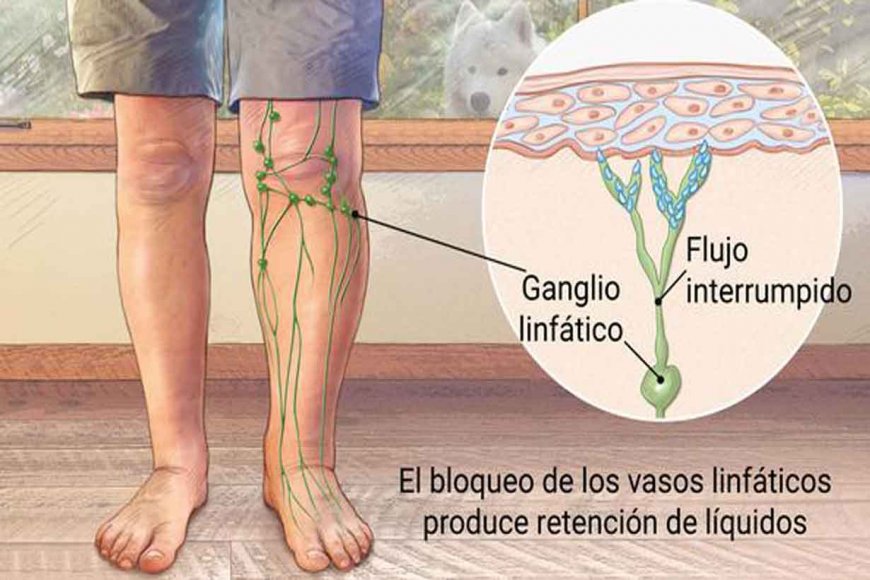
Linfedema: incapacidad de los vasos sanguíneos de devolver
líquidos y proteínas a la sangre
Cuando la función de los vasos linfáticos está gravemente deteriorada, debido a una obstrucción o
pérdida de dichos vasos, el edema puede ser especialmente intenso porque no hay otra forma de
extraer las proteínas plasmáticas que salen al intersticio. El aumento de la concentración de proteínas
eleva la presión coloidosmótica del líquido intersticial, lo que arrastra incluso más líquido fuera de
los capilares.
Resumen de las causas del edema extracelular
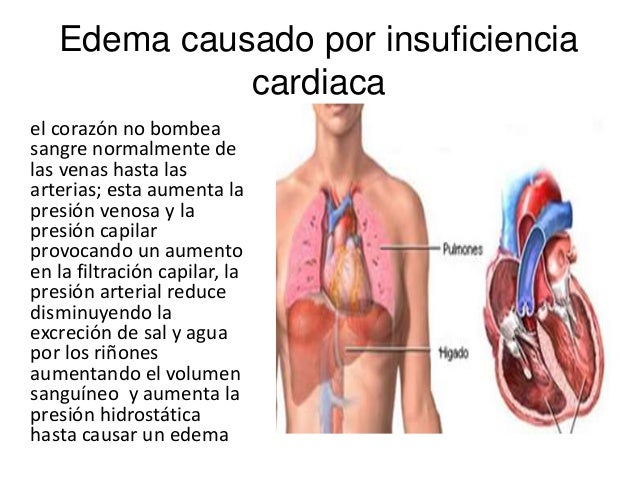
Edema causado por insuficiencia cardíaca
En la insuficiencia
cardíaca el corazón no bombea la sangre normalmente desde las venas hasta las arterias, lo que aumenta la presión venosa y la presión capilar provocando un incremento en la filtración capilar.
Además, la presión arterial tiende a reducirse disminuyendo la excreción de sal y agua por los riñones, lo que causa todavía más edema.
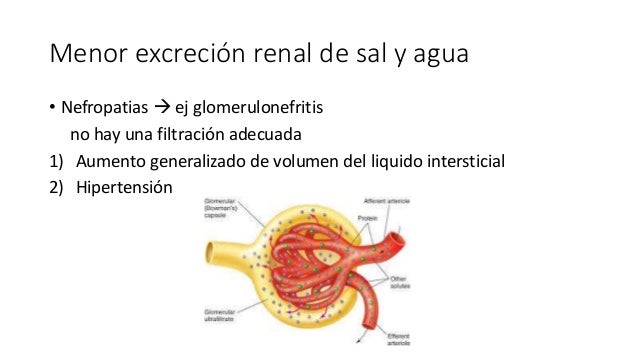
Edema causado por una menor excreción renal de sal y agua
La mayor parte del cloruro de sodio añadido a la sangre permanece en el compartimiento extracelular, y solo pequeñas cantidades entran en las células.
En las nefropatías que reducen la
excreción urinaria de sal y agua, se añaden grandes cantidades de cloruro de sodio y de agua al líquido extracelular.
La mayor parte de esta sal y esta agua pasa desde la sangre a los espacios
intersticiales, pero una cierta cantidad permanece en la sangre. Los principales efectos son:
- Un aumento generalizado del volumen del líquido intersticial (edema extracelular)
- Una hipertensión, debida al aumento de volumen
Mecanismos de seguridad que normalmente impiden el edema

Mecanismo de seguridad debido a la baja distensibilidad del
intersticio cuando la presión es negativa
Aumento del flujo de linfa como mecanismo de seguridad
frente al edema

«Lavado» de las proteínas del líquido intersticial como
mecanismo de seguridad frente al edema
Líquidos en los «espacios virtuales» del cuerpo
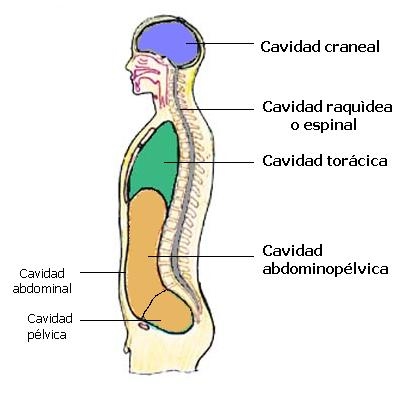
Algunos ejemplos de espacios virtuales son la cavidad pleural, la cavidad pericárdica, la cavidad
peritoneal y las cavidades sinoviales, incluidas las cavidades articulares y las de las bolsas serosas.
Casi todos estos espacios virtuales tienen superficies que casi se tocan entre sí, con solo una capa fina
de líquido entre ellas, y las superficies se deslizan entre sí.
Para facilitar el deslizamiento, un líquido proteináceo viscoso lubrica las superficies.
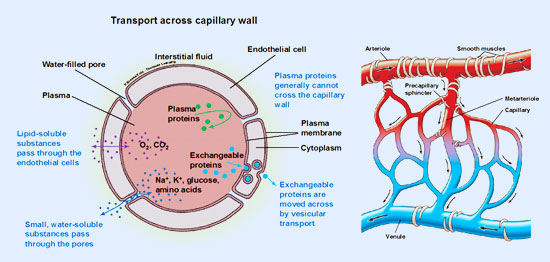
El líquido se intercambia entre los capilares y los espacios virtuales
La membrana superficial de un espacio virtual no ofrece una resistencia significativa al paso de líquidos, electrólitos o incluso proteínas, que pueden moverse en uno y otro sentido entre el espacio y el líquido intersticial del tejido que lo rodea con relativa facilidad.
Por tanto, cada espacio virtual es en realidad un espacio tisular grande.
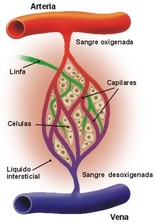
Los vasos linfáticos drenan las proteínas de los espacios virtuales
Las proteínas se acumulan en los espacios virtuales debido a que se fugan de los capilares, de manera similar a la acumulación de proteínas en los espacios intersticiales de todo el cuerpo.
Las proteínas deben retirarse a través de los linfáticos u otros conductos y volver a la circulación. Cada espacio virtual está conectado directa o indirectamente con los vasos linfáticos
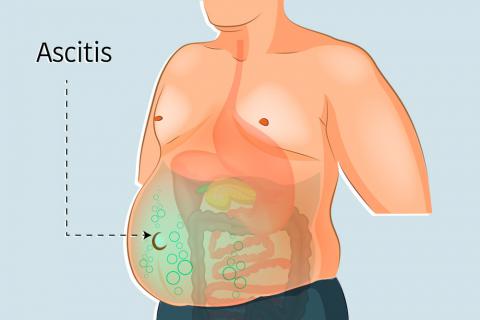
El líquido de edema en los espacios virtuales se llama derrame
Cuando aparece un edema en los tejidos subcutáneos adyacentes al espacio virtual, el líquido del edema suele acumularse también en el espacio virtual, y este líquido se llama derrame.
De este modo, el bloqueo linfático o cualquiera de las muchas anomalías que pueden causar una filtración capilar excesiva pueden dar lugar a un derrame de la misma forma que causa el edema intersticial.
La cavidad abdominal tiene una especial tendencia a acumular líquido de derrame, y, en este caso, el derrame se llama ascitis. En casos graves pueden acumularse 20 l o más de líquido ascítico.